Геморроем называют увеличение кровенаполнения геморроидальной ткани – чрезмерное наполнение и сниженный отток крови из геморроидальных узлов, что приводит, со временем к растяжению их связочного аппарата и выпадению узлов на поздних стадиях заболевания. В течение столетий хронический геморрой являлся одним из самых часто встречающихся заболеваний.
Многие пациенты не знают, что геморроидальная ткань – это не патологическое образование, а естественный, данный нам природой механизм, позволяющий осуществлять запирательную функцию анального канала, наравне со сфинктерным аппаратом, что позволяет в обычной жизни удерживать содержимое ампулы толстого кишечника до его естественного опорожнения.
Классификация подразумевает четыре стадии геморроидальной болезни: от первой, характеризующейся лишь периодическими кровотечениями или проявлением без выпадения узлов, до четвертой, при которой выпавшие геморроидальные узлы уже не вправляются в анальный канал.
Факторы, способствующие геморрою: сидячий образ жизни, выраженные физические нагрузки, запоры, набор веса и резкое похудание, беременность и роды.
Пациенты жалуются на периодическое появление следов крови после дефекации («кровь на туалетной бумаге»); дискомфорт и боль возникающую во время и после акта дефекации; выпадение геморроидальных узлов на поздних стадиях развития заболевания.
1 стадия – выделение алой крови из заднего прохода без выпадения геморроидальных узлов
2 стадия – выпадение геморроидальных узлов с сохраненной способностью их самостоятельного вправления
3 стадия – периодическое выпадение геморроидальных узлов с возможностью их вправления ручным способом
4 стадия – постоянное выпадение геморроидальных узлов вместе со слизистой оболочкой прямой кишки и невозможность их вправления ручным способом.
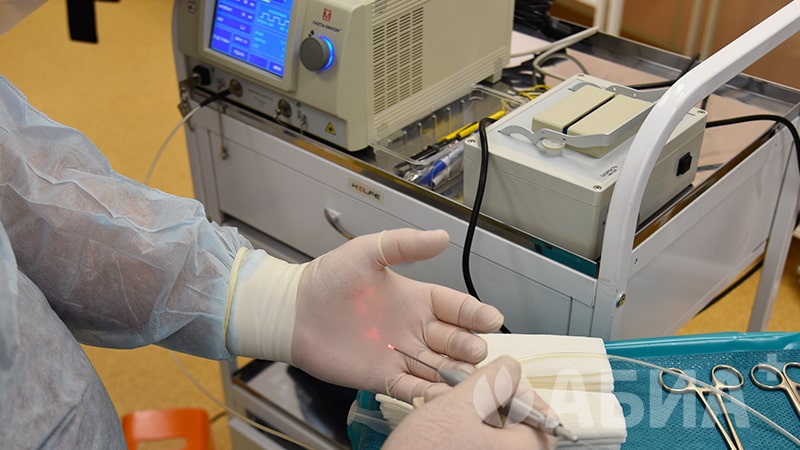
При I-III стадии геморроя в нашем центре применяется современная и успешно зарекомендовавшая себя методика - операция LHP (субмукозная (подслизистая) лазерная деструкция или вапоризация геморроидальных узлов).
Суть методики заключается в выпаривании геморроидального узла изнутри с помощью дозированного лазерного излучения. Таким образом значительно сокращается объем геморроидальной ткани за счет разрушения расширенных венозных сплетений. Впоследствии происходит образование рубцовой ткани на месте геморроидального узла, который подтягивается к стенке ампулы прямой кишки. В результате операции, узлы перестают «выпадать» при дефекации.
При сравнении малоинвазивной методики LHP можно отметить ее существенные преимущества перед традиционными хирургическими методиками геморроидэктомий:
Классическая геморроидэктомия по Миллигану-Моргану – это хирургическое иссечение геморроидальных узлов при помощи электрохирургического инструмента с последующим ушиванием раны до кожи (с целью предупреждения развития болевого синдрома).
Геморроидэктомия выполняется под общей внутривенной анестезией. Время пребывания в стационаре 2-3 дня.
Геморроидэктомия по Парксу является менее травматичной для пациента операцией, хотя и более трудоемка для хирурга. Операция предусматривает удаление ткани геморроидального узла с сохранением слизистой.
Оперативное лечение геморроя по Парксу, также проходит под общей анестезией, требует госпитализации минимум на сутки, но переносится пациентами легче, чем операция по Миллигану-Моргану. Послеоперационный период и период реабилитации пациента при данном виде операции относительно короче.
Консервативное лечение геморроя наиболее эффективно на начальной стадии, при обострении и при наличии противопоказаний к операции (возраст и пр.).
Консервативное лечение геморроя подразумевает назначение специфических медикаментозных схем лечения препаратами, способствующими снятию воспаления и нормализации кровотока в тромбированных геморроидальных венах. Дополнительно назначаются физиотерапевтические методы в сочетании с местным воздействием (мази и свечи). Большое значение необходимо будет уделить соблюдению диеты для нормализации стула.
В нашей клинике, оснащённой современным оперблоком с четырьмя операционными, проводятся все наиболее востребованные малоинвазивные операции - без боли, без госпитализации и длительной реабилитации. В клинике есть все необходимое для точной диагностики и эффективного лечения геморроя на любой стадии. Все оборудование надежного импортного производства.
Наши специалисты имеют большой опыт работы в «малой» и «большой проктологии». Они прошли сертификацию по работе с лазерным оборудованием и успешно совмещают малоинвазивную лазерную и консервативную терапию.
С вами будут работать высококвалифицированные врачи-проктологи с огромным опытом работы, которые помогут вам быстро и деликатно избавиться от геморроя.
Хотите жить полноценной жизнью без геморроя? Приходите к нам в клинику!
| Прием (осмотр, консультация) врача-проктолога, первичный | 3700 |
| Тромбэктомия из наружного геморроидального узла | 17000 |
| Дезартеризация геморроидальных узлов методом HAL (I-II стадия геморроя) | 79000 |
| Аноскопия с использованием одноразового аноскопа Heine, Германия | 2300 |